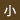インプラント周囲炎
インプラントはチタン製ですから虫歯にはなりませんが、歯周病になることがあります。インプラントの歯周病は「インプラント周囲炎」と呼ばれます。インプラントの周囲に炎症が起き、骨が溶け始め、インプラントは脱落してしまいます。
「インプラント周囲炎」は治療し難い疾患です。成人の80%が歯周病に罹患していると言われますが、治療から9年経過すると、45%の患者が「インプラント周囲炎」に罹患していると報告する論文もあります (Derks J et. al, J Dent Res. 2016 Jan;95(1):43-9.)。
「インプラント周囲炎」の発症を防ぐためには、タバコを止め、健康的な生活を送って成人病の発症を防ぎ、治療を受けた歯科医でメンテナンスを続けることが大切です。
現在では、「インプラント周囲炎」に対する診断基準が報告されており、分類に応じた治療法も考案されています。
インプラント周囲炎の診断と治療
| BOP
プロービング時の出血 |
PD
歯周ポケットの深さ |
X線による
骨吸収 |
動揺 | CIST分類と治療法 | |||
|---|---|---|---|---|---|---|---|
| A | B | C | D | ||||
| +
プラーク 沈着 |
≦ 3mm | _
インプラント周囲粘膜炎 |
_ | 機械的な
プラーク・ 歯石除去 |
|||
| +
プラーク 沈着 |
4~5mm | _
インプラント周囲粘膜炎 |
_ | 機械的な
プラーク・ 歯石除去 |
局所的抗菌療法(クロルヘキシジン) | ||
| +
プラーク 沈着 |
6mm ≦ | ≦ 2mm
インプラント周囲炎 |
_ | 機械的な
プラーク・ 歯石除去 |
局所的抗菌療法(クロルヘキシジン) | 全身的、局所的抗菌療法 | |
| +
プラーク 沈着 |
6mm ≦ | 3mm ≦
インプラント周囲炎 |
_ | 機械的な
プラーク・ 歯石除去 |
局所的抗菌療法(クロルヘキシジン) | 全身的、局所的抗菌療法 | 外科的処置
(スレッド除去,再生手術) |
| +
プラーク 沈着 |
6mm ≦ | 3mm ≦
インプラント周囲炎 |
+ | E: インプラント除去 | |||
※表は左右にスクロールして確認することができます。
(Consensus statements and recommended clinical procedures regarding implant survival and complications. Lang NP et al. Int J Oral Maxillofac Implants. 2004;19(Suppl):150-154. 表として改変)
下の段に行くに従って、だんだん病状が悪くなります。
悪くなるに従って治療法を積み重ねていき、最後にインプラントが動き始めたら抜きますよ、という意味です。
「周囲粘膜炎」は骨吸収を伴わず、「周囲炎」は骨吸収を認めるという定義です。
CIST (cumulative interceptive supportive therapy 累積的防御療法) プロトコル
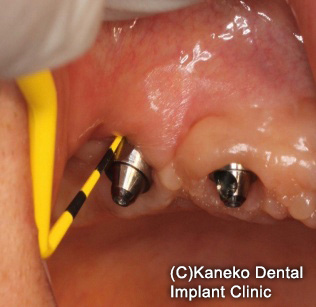
プローブによるポケット測定
(Consensus statements and recommended clinical procedures regarding implant survival and complications. Lang NP et al. Int J Oral Maxillofac Implants. 2004;19(Suppl):150-154. )
インプラント周囲に炎症が起きた場合の治療指針が、CISTプロトコルです。ポケットの深さとX線による骨吸収の程度により診断を行い、治療法を積み重ねて行くため、累積的防御療法という呼び名がついています。
インプラント周囲炎の治療
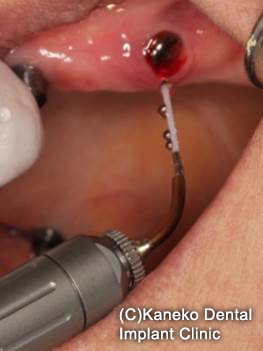
エルビウム・レーザーによる除染と除石
インプラント周囲粘膜炎・周囲炎では、インプラント周囲に炎症が発生しているため、インプラント周囲にはプラーク(歯垢)が付着し、ポケット測定用プローブを挿入すると出血します。
【A】粘膜の炎症はあるが骨の欠損を認めない場合は、「インプラント周囲粘膜炎」と呼ばれます。
軽度のインプラント周囲粘膜炎(ポケットの深さPD<3mm)の場合は、機械的なプラークと歯石の除去を行います。当クリニックではエルビウム・レーザー (Er:YAG laser)を照射して除染、プラークと歯石を除去しています。

【B】インプラント周囲粘膜炎(ポケットの深さPD 4~5mm)の場合は、【A】と同様の機械的なプラークと歯石の除去を行います。
更に、クロルヘキシジンのマウスリンスでの含嗽とクロルへキシジン・ジェルの使用を1日2回、3~4週続けます。
インプラント周囲削除炎の治療
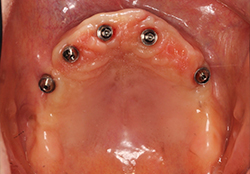
PD 6mm以上の深いポケットになると、骨欠損を伴っています。炎症が骨まで及び骨欠損を認めた場合は、「インプラント周囲炎」と呼ばれます。
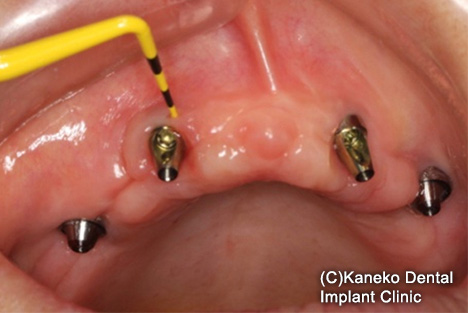
【C】骨欠損が2mm以内のインプラント周囲炎の場合、【A】機械的なプラークと歯石の除去および、【B】クロルヘキシジンのマウスリンスでの含嗽とクロルへキシジン・ジェルの使用を1日2回、3~4週続けます。
更に、抗生物質を内服で10日間投与、インプラント周囲溝に抗生剤軟膏を10日間投与します。
【D】骨欠損が3mm以上の場合は、外科的処置で対応します。
インプラントのスレッド(ネジ山)を除去するスレッド除去術(implantplasty)や、歯肉移植術、骨造成手術を行います。
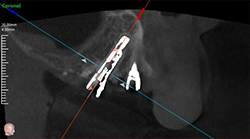
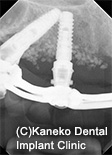
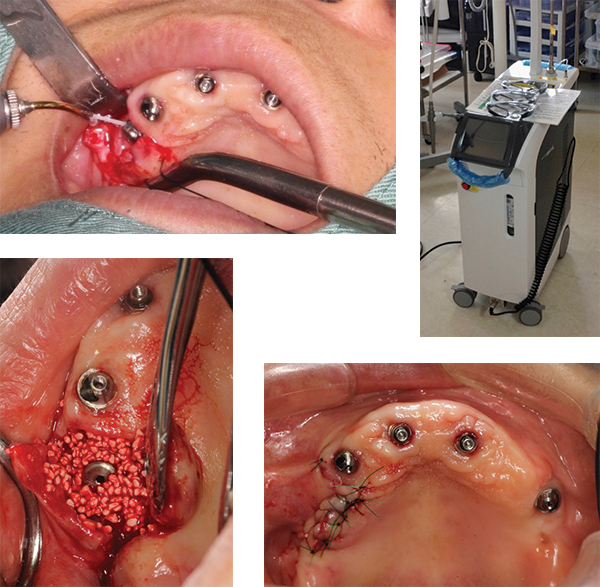
インプラント埋入から3年経過。オールオンフォーの前方インプラントの歯肉に穴があき、浸出液を認めた。
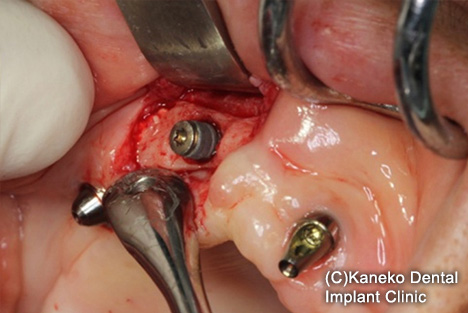
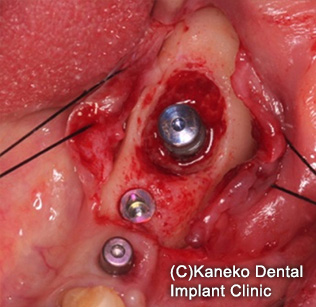
(implantplasty)や、歯肉移植術、骨造成手術が行われます。フラップを展開すると、インプラント周囲の骨欠損を認めた。
チタンブラシでインプラント周囲をデブライメント、インプラント表面を研磨。
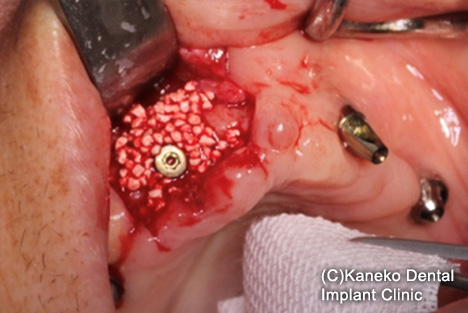
骨補填材を埋入、減張切開と水平マットレス縫合で、創を完全閉鎖した。
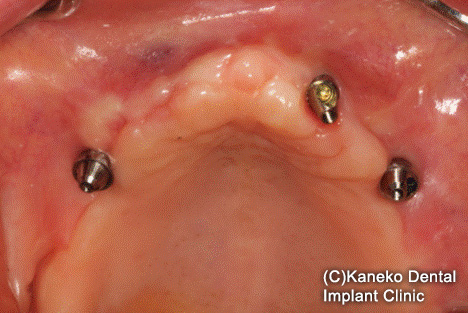
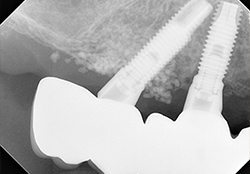
創の完全閉鎖、治癒期間は、いわゆるAll-on-3で上部構造を連結している。
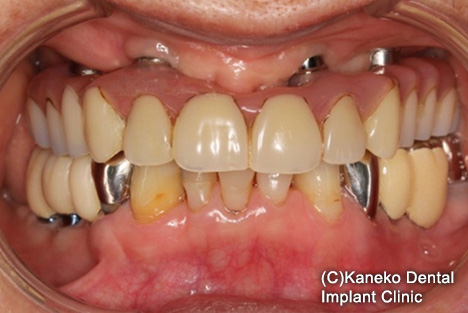
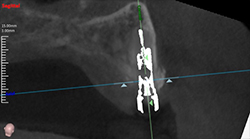
埋入手術から6年、右前方インプラントのデブライメント、骨造成手術から3年経過した。浸出液や発赤などの炎症反応を認めず、問題ない。
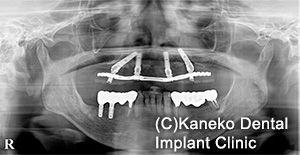
右前方インプラント頚部の骨補填材は、3年経過後も維持されている。
【E】骨欠損が3mm以上でインプラントに動揺を認める場合は治療不能であり、除去します。
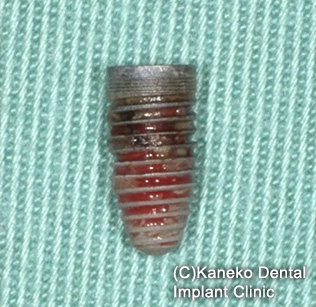
埋入から4年後、排膿と大きな骨欠損を認めたため、インプラントを除去した。
除去インプラントの前方に追加埋入を行い、カンチレバーでインプラント除去部を補綴した。
インプラント周囲炎のレーザー治療
歯を失った場合にもっとも効果のある治療法は、インプラント治療であることは言うまでもありません。
しかし、治療期間中のトラブルや治療後のメンテナンス中止により,インプラント周囲炎が起こり,介入が必要な状態になる場合があります。
インプラント周囲炎に対する治療プロトコルは確立されていないため、一旦インプラント周囲炎が起きてしまうと、大変困った事態になってしまうのが実情です。
今回、インプラント頚部の歯槽骨吸収に対して、Er:YAGレーザーを用いてインプラント表面の汚染を除染、骨造成を行い、リカバリーを行った症例を経験したので報告します。
(「インプラント周囲炎とレーザー治療」 日本レーザー歯学会 共著 に本症例を報告しました。)
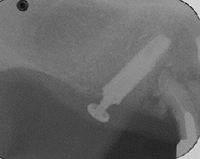
免荷期間中に使用した部分床義歯がフィクスチャーのカバースクリューと接触したことが原因で,カバースクリューが外れた。感染を起こし,浸出液を認めたため,洗浄を開始し、部分床義歯の使用を中止させた。
免荷期間中に使用した部分床義歯がフィクスチャーのカバースクリューと接触したことが原因で,カバースクリューが外れた。感染を起こし,浸出液を認めたため,洗浄を開始し、部分床義歯の使用を中止させた。
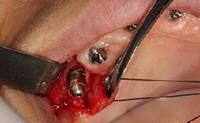
インプラント埋入から1年7ヶ月,X線で近心の骨吸収を認めたため,インプラント頚部のレーザー照射による除染,骨補填材の填入による骨造成を行った。粘膜を剥離すると,近心歯槽骨は吸収し,2~3スレッド露出していた。Er:YAGレーザーを50mJ 10pps 照射,表面の灰色がやや黒く変化するのを目安とした。骨補填材セラフォームを填入し,減張切開により,創の完全閉鎖を行った。
上顎インプラント埋入から3年1ヶ月,除染骨造成手術より1年6ヶ月,アバットメントレベルの印象採得を行い,ジルコニア最終上部構造連結した。
除染骨造成手術より3年経過したが、特に問題は起きていない。